子連れでおでかけ
子育てのヒント
特集記事
子育てのヒントを検索
子どもの眼について/弱視・斜視

目次
- はじめに
- 弱視
1. 弱視とは
2. 弱視の診断
3. 弱視の原因と分類 - 斜視
1. 斜視とは
2. 斜視の症状、検査方法
3. 斜視の分類
4. 斜視の治療 - 弱視や斜視を疑ったらいつ眼科を受診するか
- さいごに
はじめに
子どもの眼の発達について
子どもの眼の機能は、生後から3歳までに急速に発達し、6歳〜8歳頃までにほぼ完成するとされます。しかしたとえ目に異常なく生まれてきても、この時期に視力の成長を妨げる要因があると視力の発達が停止します。たとえば、赤ちゃんに1週間眼帯をすると、眼帯をした眼の視力が発達せず、著しく不良になることが知られています。これは、二つの眼から同等の刺激が脳に届かない場合、よりよく見えるほうの眼の機能のみが発達し、片方の眼の発達がおさえられるからで「弱視」と言います。
また、眼球は二つあることで共同して動き、物体を認識することによって遠近感をとらえることができます。これを両眼視といい、物の遠近感をとらえるための高度な目の働きです。その中で最も高度なものを立体視と言い、両眼がどちらも中心窩で見ていることが必要です。両眼視は生後3〜5か月の間に芽生え、5〜6歳でほぼ成人のレベルに達し、さらに数年かけ最高の立体視を獲得するとされます。左右の視線が合わない状態を斜視とよび、立体視の発達の妨げや弱視の原因となります。
このように、子どもの眼が発達する時期には限りがあります。治療の時期を逃すと生涯にわたって視力不良となりますが、適切な時期に治療を行えば視力を改善させることができます。そのため、子どもの目の異常を早期に見つけ出すことが大切です。
視力不良のサイン
子どもが自分から視力不良を訴えることはまずありません。そのため、日頃の行動から視力不良を疑う必要があります。乳幼児の重度の視力不良ではテレビやおもちゃに反応しない、親と目が合わない、眼が揺れるなどありますが、これらは眼に器質的な疾患をもつことが多いです。テレビに近づいて見たがる、眼を細めて見る、顔を傾げたり、顎を上げ下げしたりして見ている、横目で見ているなどは中等度の視力不良のサインです。しかし、片眼の視力が良い場合はこのようなサインがないため、異常に気付くのが遅れます。
弱視
1. 弱視とは
「弱視」という言葉は、二つの意味があります。
一つは低視力を意味するlow vision(ロービジョン)であり、もう一つは器質(きしつ)的疾患(目に関する構造的な異常)がなく、正常な視覚刺激を得られないためにおきたamblyopia「医学的弱視」です。一般に弱視学級というときの弱視はロービジョンを意味し、医学的に述べる弱視は機能的な異常です。定義は「眼球に器質的な疾患がなく、斜視、不同視、屈折異常、片眼遮閉の既往などによって、視覚刺激が適切に与えられなかったことによって一眼、または両眼の視力が不良な場合」です。
医学的弱視は早期に発見し、視機能発達の感受性期間内に原因となる疾患や眼異常の治療を速やかに行い、視能訓練を行うことにより視力が改善します。このように、医学的弱視は適切な時期に適切な治療すれば治すことができる弱視なのです。
2. 弱視の診断
弱視を診断する場合には、まず視力不良であること、器質的疾患がないことが前提です。器質的疾患を調べるために眼底検査を含めた眼科一般的な検査が必要です。眼球に器質的疾患がない場合は、斜視、屈折異常、不同視、形態覚刺激遮断など、弱視を引き起こす原因を見つける必要があります。これらの原因が繰り返しの検査でも見つからない場合には、知的発達の遅れ、心因性視力障害又は視反応の発達の遅れなどを考えます。
3. 弱視の原因と分類
1) 屈折異常弱視
両眼同程度の屈折異常が原因で起こる両眼性の弱視です。屈折とは正視、遠視、近視、乱視などのことで、目の大きさ、角膜や水晶体のカーブの度合いによって決まります。近視は近くに焦点があい遠くが見づらいのにたいし、遠視は遠くに焦点があい、調節力を使わないと近くが見えない状態です。
屈折は生直後やや遠視のことが多く、成長とともに遠視が減って正視に近づいていきます。その後学童期になると、近視化がすすみ、授業中に眼鏡を必要とする子どもが増えます。しかし、単なる近視は眼鏡をかければ良好な視力が得られるものが多く、よほど強度の近視でなければ弱視にはなりません。一方、遠視では近づければ近づけるほどぼやけて、不明瞭な像しか見ることができません。
小児は強い調節力(見たい距離にピントを合わせる機能)をもっているため、軽度の遠視では調節力を使って近くのものもはっきり見ることが可能ですが、遠視の程度が調節力を上回ると、遠くも近くもはっきり見えない状態となります。この状態が続くと、鮮明な像の刺激が入らないことで、弱視の原因となります。また、乱視も調節では減じることができないため、弱視の原因となります。
2) 不同視弱視
左右眼の屈折値に大きな差があることで起こる片眼性弱視です。より屈折異常の強いほうの眼(通常は遠視や乱視の強い方)が弱視になります。
両眼の視力が不良な場合は、見にくそうにするので見つけやすいですが片眼がよく見える不同視弱視では発見が遅れます。そこで3歳児健診に視力検査や屈折検査を行うことで、早期発見・早期治療がすすんでいます。3歳児健診に屈折検査が導入されたことで、視力検査がうまくできなくても、弱視のリスクが高い児を見つけ出し、精密検査を推奨することができるようになりました。
3) 斜視弱視
斜視とは、左右の眼が同じ目的方向に向いていない状態をいいます。いつも同じ眼が目的の方向を見ていて、他眼が見ていない状態が続くと、外れているほうの眼が弱視となります。
見かけ上明らかな斜視は発見が早いですが、わずかな斜視の場合には発見が遅れます。これを微小斜視弱視といいますが、不同視を伴うことが多く不同視弱視に分類されることもあります。
純粋な斜視弱視では、弱視眼に抑制といって物がだぶって見えないように、斜視眼で見ているもの(視覚刺激)を脳に伝えない働きがかかるため治療が困難となります。また、弱視が原因で斜視となる(廃用性斜視)となることもありますが、これは斜視の発症時期から区別する必要があります。
4)形態覚刺激遮断弱視
視覚刺激を実際に遮断するものが存在することによって起きる弱視です。先天眼瞼(がんけん)下垂、大きな眼瞼腫瘍、長期の眼帯、角膜混濁、先天白内障、重篤な硝子体混濁などが原因で、両眼でも片眼でも起こります。
例えば、先天白内障では生直後から白内障のために、十分な視覚刺激が与えられない場合、手術によって白内障が除去されても視力が改善しないことがあります。これは、視覚感受性の高い時期に白内障があることで、脳の視覚中枢の発達が妨げられるからです。しかも、両眼性の先天白内障に比べ、片眼性の先天白内障のほうが、最終的な視力が悪い傾向にあります。これは左右の目が競争してしまうことから、正常な眼の視力が発達する際に、反対眼の発達をおさえてしまうからです。
手術時期を逸した先天白内障は、視力改善が認められないと考えれば手術を行わない場合もあります。
形態覚刺激遮断弱視は他の弱視よりも治療に抵抗性で、特に片眼性で早期発症のものは難治性のため、早期発見に努めなければなりません。
5) 弱視の治療
弱視の治療の基本は屈折矯正(眼鏡装用)と追加の健眼遮閉またはぺナリゼーションです。屈折矯正に際しては、十分な調節麻痺下での検査を必要とします。調節麻痺薬としては、ご家庭で1%アトロピン硫酸塩点眼薬(以下アトロピン)を検査前の5〜7日間点眼してもらいます。しかし、アトロピンの調節麻痺作用は2週間続くため、学童においては、学業に支障が少ない1%シクロペントラート塩酸塩点眼薬(以下サイプレジン点眼薬(R))を用いることが多いです。
健眼遮閉は、視力に差がある場合、視力のよい方の眼をアイパッチ(図1)や眼帯で隠し、弱視眼を強制的に使わせる視能訓練方法です。弱視の程度により遮閉時間を増減させますが、ご家庭での頑張りが成否を決めるといっても過言ではありません。また、幼稚園や保育園の協力が得られると比較的治療はうまくいきやすいです。ペナリゼーション法は、眼を隠すのではなくアトロピン点眼薬を用いて、調節を麻痺させることで近くを見づらくさせて弱視眼を使わせる方法です。どちらの治療も一長一短があるので、主治医と相談することが重要です。
図1.アイパッチ(布製タイプ)
眼に直接貼るタイプや眼鏡に装着する布製タイプがある

斜視
1. 斜視とは
斜視とは、一眼の視線が視標を捉え、他眼は別の方向を向いている眼位ずれの状態を指します。眼のずれの方向によって、内斜視、外斜視、上斜視などに分けられます。さらに、斜視が常に存在するか(恒常性)、時々存在するか(間欠性)に分けられます。
また、眼球がどの方向にも十分に動き、どちらを向いても斜視の程度が同じもの(共同性)と、眼球が特定の方向には完全に動かず、視線の方向によって斜視の程度が変わるもの(非共同性や麻痺性)があります。小児期にみられる斜視の多くは共同性斜視です。
2. 斜視の症状、検査方法
斜視を疑う症状や所見として、明るい場所での羞明(しゅうめい:普通の明るさでもまぶしく感じ、目を開けているのが辛いこと)、片眼つぶり、顎の上げ下げ、顔回し、左右への頭位の傾き、眼振、眼瞼下垂などがあります。これらを問診や視診で確認します。
斜視の検査では、ペンライトを見せながら両眼同時に観察し角膜反射の位置を確認する方法が最も簡便な方法です。斜視では、どちらか一方の眼の角膜反射が中央から外れたところで認められます(図2)
斜視であることが確認できたら、必ず眼底検査を含めた眼科一般検査を行います。斜視の原因として網膜芽細胞腫や先天白内障、先天眼疾患など器質的疾患が存在することがしばしばあるからです。
また、頭蓋内腫瘍が背景に疑われる場合は頭部MRI検査を行うこともあります。これらの器質的疾患がなくても、視覚発達途上の乳幼児では斜視によって視力、両眼視機能の発達の遅れを生じることあります。
ステレオフライテストは図柄が浮かび上がって見えるか調べる検査で、両眼視機能を調べることに有用な検査です。
図2. 角膜反射による斜視の検出
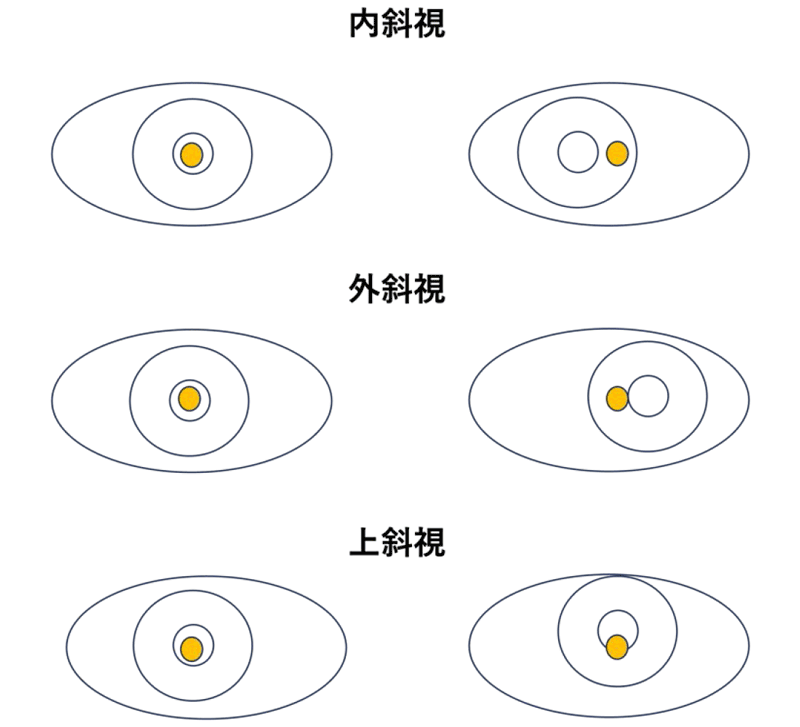
3. 斜視の分類
【内斜視】
眼が内寄りにずれているもので、遠視が関与しない非調節性と、遠視を伴う調節性に大きく分けられます。小児で頻度が高い内斜視は乳児内斜視と調節性内斜視です。
1) 乳児内斜視
非調節性内斜視の中で、生後6か月までに発症するものを乳児内斜視とよびます。乳児内斜視は大きな斜視角で目立ちやすく、上斜視や眼振を伴うことがあります。生後早期から眼位のずれが生じるため、乳児内斜視では立体視の発達する機会が得られない状況に置かれています。
両眼視機能獲得目的に2歳未満の手術適応となるため、できるだけ早期の眼科への受診が望ましいです。
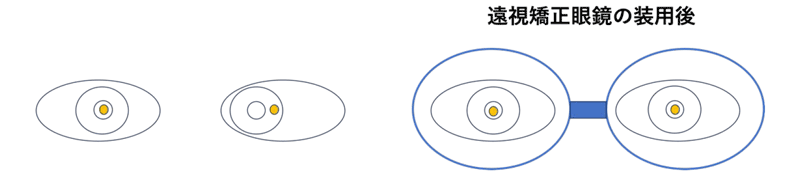
2) 調節性内斜視(図3)
生後6か月以降に発症する内斜視で、遠視が関与しています。遠視を矯正する眼鏡をかけることによって、完全に斜視がなくなるもの(純調節性内斜視)と斜視が完全には消失しないもの(部分調節性内斜視)に分けられます。
両眼視機能を維持するために、発症早期に治療を開始する必要があり、部分調節性内斜視については眼鏡をかけても残存する内斜視の部分に対してのみ手術を行うことがあります。
図3. 調節性内斜視
調節性内斜視は適切な遠視度数の眼鏡を使用すると斜視が消失する
3) その他の内斜視
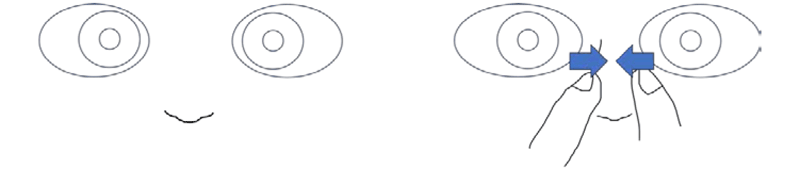
- 偽内斜視
乳幼児では、一見斜視のようにみえて実は斜視ではない偽内斜視がしばしばみられます。目頭の内側の皮膚をつまむと両眼の視線がそろっていることを確認することができます(図4)
図4. 偽内斜視
目頭の皮膚を内に寄せると視線が正面にあることがわかる。
- 急性後天共同性内斜視
近年スマートフォンやタブレットなどデジタルデバイスの普及に伴い、若い世代の急性後天共同性内斜視が増加しています。近視眼で、眼鏡を使用せず近い距離での近見作業を長時間する生活習慣の関与が考えられています。典型例では遠見で複視(物がだぶって見える症状)から始まり、徐々に近見時も複視が自覚されます。
治療としては、まずは適切な屈折矯正と生活習慣の改善をします。またプリズム眼鏡を装用することもありますが、保存的に改善されない場合は手術治療を行うことがあります。
【外斜視】
1) 間欠性外斜視
小児で頻度の高い外斜視は、時々眼が外側へずれる間欠性外斜視です。遠くを見ているときや寝起きに眼がずれやすいのが特徴です。乳児内斜視に比べると発症は遅く、1〜2歳で気づかれることが多いです。
通常間欠性外斜視では斜視が無いときには立体視が良好なことが多く、手術を必要とするのは立体視が低下したときや斜視の時間が長くなった時、本人が見づらさを自覚したり、外見上気にしたりするようになったときなどです。
早期に手術すると術後の過矯正による弱視の発生や再発の可能性が高いため、原則として手術は4歳以上で行います。
2) 注意が必要な外斜視
小児で眼が常に外れている恒常性外斜視を見たら、眼や全身になんらかの器質的疾患がある可能性を強く疑います。眼科や小児科での精査が必要です。
【上下斜視】
上斜筋麻痺
上斜筋は眼球を下向きや内回し方向に動かす筋肉で、それが先天的な異常でうまく働かない状態を上斜筋麻痺といいます。上斜筋麻痺は小児の上下斜視の原因として最も頻度が高いものです。
健常側への首のかしげを特徴とし、首を反対側にかしげたときに、かしげた方の眼が上転することや(図5)、片目を隠すと首のかしげがなくなることを確認します。
一般に立体視が良好で弱視の危険も少ないですが、首のかしげのために生活上の不自由や顔面の非対称を生じることがあり、手術を選択します。
図5. 上斜筋麻痺
左上斜筋麻痺の場合、左側へ首をかしげると左眼の上斜視が目立つ

4. 斜視の治療
斜視治療の目標は、眼の位置を正面に近づけ、良好な両眼視機能を獲得することです。
器質的疾患がないことを確認したら、視力と遠視・近視・乱視などの屈折異常を評価し、視力の管理、眼鏡、手術を組み合わせて治療します。斜視の手術は、眼球運動を担う眼の外側の筋肉(外眼筋)の付着部位をかえることによって、正面に向きやすくします。しかし、眼の位置を矯正しても、両眼視機能が不良な場合は、長期的に再発することがあります。斜視の種類によっても適切な手術時期や治療法が異なるため、眼科での斜視の診断が重要です。
また、12歳以上の斜視に対する薬物治療として2015年ボツリヌスA型毒素療法が承認されました。これは外眼筋に注射し、筋肉の力を弱め眼の位置を矯正するものです。効果は一時的とされていますが、一回から複数回の注射で根治することもあります。
弱視や斜視を疑ったらいつ眼科を受診するか
弱視や斜視には、眼や全身の重大な疾患が隠れている可能性があります。器質的病変があっても、早期に発見して早期に適切な治療を行えば視力の改善が望めます。弱視や斜視を疑ったら受診を先延ばしにせず、早めに眼科を受診してください。そのときに、斜視や眼の異常が疑われる写真やビデオを持参いただくと検査や診断の手がかりになることがあります。
さいごに
子どもの弱視や斜視の治療には、医療者のみならず、保護者と保育園や学校など子どもをとりまく人たちの長期的な協力が欠かせません。弱視や斜視についての理解が少しでも深まれば幸いです。
参考文献
- 佐藤美保. 弱視・斜視. 小児科診療 2004;8:1273-1279.
- 東範行 編. 小児眼科学. 三輪書店 2018.
- 佐藤美保. 小児の眼疾患. 日小医会報 2004:31-36.
- 清水ふき, 杉山能子. 弱視. 臨眼 2021;75:356-361.
- 横井匡. 弱視, 屈折異常. 小児内科 2019;51:1430-1433.
- 神部友香. 斜視. 小児内科 2019;51:1426-1429.
- 三原美晴. 弱視・斜視のフォロー. 臨眼2023;77:1433-1438
静岡赤十字病院 眼科 医師 小澤由季
出典:浜松成育医療学講座通信 第11号(2025.3)





 地震の備えは大丈夫?
地震の備えは大丈夫? うさぎ弁当
うさぎ弁当 ふるやのもり
ふるやのもり